'Hậu trường' ca ghép tay đầu tiên trên thế giới lấy từ người cho sống
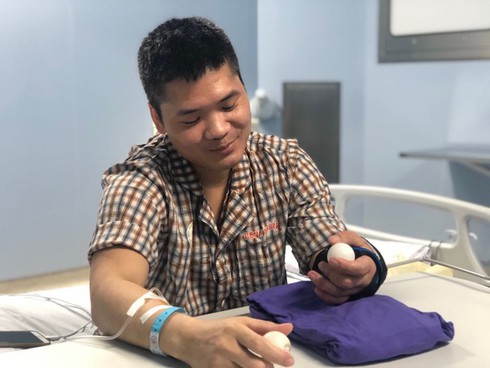 |
Anh Phạm Văn Vương (31 tuổi, cụt 1/3 tay trái) được các bác sĩ Bệnh viện Trung ương Quân đội 108 ghép thành công cánh tay từ một người cho sống. |
GS.TS Nguyễn Thế Hoàng - Phó Giám đốc Bệnh viện Trung ương Quân đội 108, phẫu thuật viên chính của ca ghép chi thể từ người cho sống đã có những chia sẻ với phóng viên Infonet về ca phẫu thuật đặc biệt này.
Thưa GS Hoàng, ca ghép tay thành công và nhận được rất nhiều lời khen ngợi từ những đồng nghiệp cũng như cộng đồng. Bản thân giáo sư đã chuẩn bị cho ca phẫu thuật này trong bao lâu?
GS Nguyễn Thế Hoàng: Năm 2008, tôi may mắn được tham gia ca ghép chi thể ở Đức. Đây được coi là ca ghép đầu tiên trên thế giới hòa hợp miễn dịch tốt. Ca ghép này so với ca ghép chúng tôi mới thực hiện thuận lợi hơn rất nhiều. Ca trước ghép ở đầu cánh tay, khối cơ chỉ có 4 cơ, mạch máu to.
Khi về Việt Nam làm việc, tôi đã mong muốn ca ghép chi này được thực hiện ở Việt Nam nhưng vẫn nhiều khó khăn chưa thực hiện được. Đến năm 2016, Bệnh viện Trung ương Quân đội 108 đã nhận được Đề tài Ghép tạng và ghép đa tạng… Chúng tôi rất vui vì những ấp ủ của mình có cơ hội thực hiện. Đến tháng 10/2016, khi dự hội nghị về ghép tạng ở TP.HCM, tôi nhớ tại Việt Nam có 16-17 bệnh viện ghép tạng (chủ yếu là ghép thận) nhưng Bệnh viện 108 là điểm trắng về ghép tạng.
Năm 2016, chúng tôi thực hiện ghép thận, ghép gan, ghép phổi và đã chuẩn bị ghép chi thể từ năm 2016. Chúng tôi hiểu ghép chi thể là thách thức, nếu không chuẩn bị sớm thì nhiều yếu tố sẽ không thể thực hiện được.
Xin ông chia sẻ về quá trình tiến hành ca phẫu thuật ghép tay này?
GS Nguyễn Thế Hoàng: Dù được tham gia ca ghép chi thể cách đây hơn chục năm ở Đức nhưng ca bệnh lần này chúng tôi ghép thì khác hẳn.
 |
Anh Vương hạnh phúc với bàn tay được ghép mới. |
Người cho trong tình trạng điều trị ở bệnh viện và can thiệp phẫu thuật 2 lần nhưng không còn khả năng cứu sống được chi thể đó. Các vết thương lúc đó đã rạch ra rất rộng, các dây thần kinh hoại tử, dập nát, mất đoạn, khối cơ hoại tử nên sau 18 ngày, cánh tay không thể phục hồi. Bệnh nhân cho chi ghép hoại tử tạo ra mùi khó chịu, bệnh nhân cùng phòng còn không chịu nổi mùi. Lúc đó, nguy cơ nhiễm khuẩn cực kỳ lớn nên phải tháo bỏ tay.
Cánh tay này dù lấy ở vùng đánh giá bình thường, nhưng đó là bên ngoài, còn phía trong có thể có các tổ chức hoại tử, nếu đánh giá không chuẩn xác có thể đưa nhiễm khuẩn từ vùng người cho sang người nhận.
Chúng tôi phải nhận định chi thể đó có thể sử dụng được không và phải an toàn tuyệt đối với người cho và người nhận. Ca ghép cần có sự kết hợp của nhiều khoa, nhất là khoa kiểm soát nhiễm khuẩn. Các bác sĩ đã thảo luận minh bạch chuyên môn và đặt ra câu hỏi có ghép được không.
Ngoài ra, ghép chi thể là điều chưa bao giờ được thực hiện ở Việt Nam nên kinh nghiệm về vấn đề này chưa có. Kinh nghiệm làm ở Đức khá lâu, các bác sĩ đã coi đây thực sự là thách thức. Đối với bệnh nhân mời đến ghép, bệnh nhân đã đến 1 lần để chờ ghép nhưng người chết não không đồng ý nên bệnh nhân chờ lần hai. Tâm lý của họ cũng rất lo lắng không biết người hiến có đồng ý không.
Nếu bệnh nhân không được ghép nữa thì họ sẽ mất niềm tin. Đây cũng là điều thực sự căng thẳng với cả êkíp.
Toàn bộ ca ghép thực hiện vào dịp Tết nên chúng tôi rất căng thẳng. 10 ngày Tết, tôi ở bệnh viện để theo dõi từng tiến triển của bệnh nhân, cho đến khi bệnh nhân có tiến triển, mạch máu nối tốt, kết xương ổn định.
Được biết, bệnh nhân phải sử dụng thuốc thải ghép rất mạnh, có nguy cơ biến chứng thải ghép cao, chi phí lại đắt đỏ. Xin ông cho biết với trường hợp này, việc sử dụng thuốc thải ghép cũng như việc “bảo hành” cánh tay được phẫu thuật sẽ như thế nào?
GS Nguyễn Thế Hoàng: Ca phẫu thuật này khác với ghép tạng mềm. Bệnh nhân phải sử dụng thuốc thải ghép cực mạnh.
Thuốc thải ghép với ghép chi thể thì chỉ Mỹ và mấy trung tâm ở Mỹ mới có kinh nghiệm. Chúng tôi hỏi kinh nghiệm ở nước ngoài, cơ bản giống ở Đức. Thuốc thải ghép có vấn đề là đánh sập hệ thống miễn dịch của người bệnh. Khi đó, sức đề kháng của cơ thể gần như không còn, bệnh nhân dễ nhiễm khuẩn. Chúng tôi phải đánh giá thật kỹ và khâu chống nhiễm khuẩn được đặt lên hàng đầu.
Ca bệnh thành công, tôi nghĩ do bộ phận làm công tác nhiễm khuẩn tốt. Nếu chỉ kỹ thuật tốt thôi chưa đủ mà phải có sự phối hợp của liên khoa.
Chính vì thế, cho đến giờ phút này, hơn 1 tháng sau mổ, diễn biến hoàn toàn tốt, không có biểu hiện của nhiễm khuẩn. Đến nay, bệnh nhân sau mổ có nhiệt độ chỉ 36-37 độ C, các xét nghiệm trong giới hạn.
Về việc dùng thuốc, bệnh nhân trong thời gian đầu tiên dùng liều mạnh sau đó giảm dần. Việc dùng thuốc duy trì thải ghép cơ bản không ảnh hưởng gì tới sức khỏe và thuốc được BHYT chi trả. Bệnh nhân chỉ cần thực hiện đầy đủ việc tái khám và được phục hồi chức năng.
Trên thế giới mới chỉ có 89 ca ghép chi thể. Ca phẫu thuật đánh dấu mốc son trong ngành ghép chi thể tại Việt Nam. Ca phẫu thuật này có gì đặc biệt so với 89 ca trước đó, thưa giáo sư?
GS Nguyễn Thế Hoàng: Có bốn điểm đặc biệt của ca ghép này:
Thứ nhất, chi thể bị đứt dời phải cắt bỏ nhưng lại lấy được để ghép cho người khác. Phần thừa của chi thể cắt cụt lẽ ra chôn đi thì vẫn dùng được.
Thứ hai, đây là trường hợp đầu tiên ở Đông Nam Á.
Thứ ba, ca ghép được tiến hành với sự quan tâm tối đa của ban giám đốc, các bộ phận liên quan đến ghép tạng đều vào cuộc.
Thứ tư, ca ghép hoàn toàn do bác sĩ Việt Nam thực hiện, không có yếu tố nước ngoài nào trong ca ghép này. Khi báo cáo sơ bộ với chuyên gia bên Đức, họ rất hoan nghênh. Đây là bước tiến vượt bậc, chúng ta làm được điều mà nước ngoài mong muốn.
Hiện nay, do hậu quả của chiến tranh, nhiều đồng chí, đồng đội không còn tay, nhiều bệnh nhân bị dị tật bẩm sinh, họ khó khăn, khổ sở khi bị cụt cẳng tay. Nếu có nguồn cho chi thể thì nhiều bệnh nhân sẽ được hưởng lợi.
Khi thông tin ca ghép này được công bố, đã có nhiều bệnh nhân gọi điện cho chúng tôi mong cơ hội được nhận chi ghép.
- Xin trân trọng cảm ơn giáo sư!












